Mẹ&Con – Sàng lọc và chuẩn đoán trước sinh là một việc làm cực kì quan trọng. Bất kỳ bố mẹ nào cũng đều mong muốn con sinh ra được khỏe mạnh và lành lặn. Vì vậy, việc nằm lòng thời điểm sàng lọc và chẩn đoán dị tật bẩm sinh khi mang thai không thể bỏ qua.
Sàng lọc trước sinh là gì?
Sàng lọc trước sinh là sử dụng các biện pháp thăm dò đặc hiệu trong thời gian mang thai. Phương pháp này nhằm chẩn đoán xác định các trường hợp bệnh do rối loạn di truyền nhiễm sắc thể ở thai nhi như: Hội chứng Down (tam bội thể 13), hội chứng Ewards (tam bội thể 18) và dị tật ống thần kinh… Từ đó tránh được những hậu quả nặng nề do dị tật bẩm sinh gây ra.
Đồng thời, thực hiện sàng lọc và chẩn đoán trước sinh còn làm giảm thiểu số người tàn tật, thiểu năng trí tuệ trong cộng đồng và nâng cao chất lượng dân số.

Sàng lọc và chẩn đoán trước sinh dựa vào những yếu tố sau:
1. Tiền sử bản thân và gia đình
– Sảy thai, thai lưu trong những lần mang thai trước.
– Tiền sử sinh con bị dị tật bẩm sinh và các rối loạn di truyền bệnh Down…
– Tiếp xúc với hóa chất độc hại, tia xạ…
– Bố/mẹ: Rối loạn cấu trúc nhiễm sắc thể (NST) dạng điều hòa.
– Gia đình có người thân bị dị tật bẩm sinh và bệnh lý di truyền.
2. Tuổi mẹ
Đây là yếu tố thứ 2 cần sàng lọc và chẩn đoán trước sinh. Nếu người mẹ trên 35 tuổi, thai nhi phải đối diện với nhiều nguy cơ như: hội chứng Down, Trisomy 18, Trisomy 13, bất thường gen, dị tật bẩm sinh, sảy thai. Do đó, mẹ cần siêu âm 3 tháng đầu thai kỳ để phát hiện dị tật bẩm sinh giai đoạn sớm (thai vô sọ, não thất duy nhất, tim ngoài lồng ngực, thoát vị rốn); Thai chậm tăng trưởng trong tử cung; Doppler bất thường ống tĩnh mạch; Nguy cơ trisomy 21 (Bàng quang to 7- 15mm, chiếm tỷ lệ 20%), trisomy 18 (một động mạch rốn), 13, XO nhịp tim nhanh (trisomy 13, XO) hoặc chậm (trisomy 18).
Những con số “biết nói”…
Theo nghiên cứu của Tổ chức Y tế thế giới (WHO), tỷ lệ dị tật bẩm sinh ở trẻ sơ sinh là 1,73%. Như vậy, mỗi năm thế giới có khoảng 8 triệu trẻ chào đời với một dị tật bẩm sinh.
Riêng ở Việt Nam, mỗi năm có khoảng 1.500.000 em bé sinh ra, trong đó có: 1.400 – 1.800 trẻ bị bệnh Down (Trisomy 21); 200 – 250 trẻ bị hội chứng Ewards (Trisomy 18); 1.000 – 1.500 trẻ bị dị tật ống thần kinh; 300 – 400 trẻ bị suy giáp bẩm sinh; 15.000 – 30.000 trẻ bị thiếu men G6PD; 200 – 600 trẻ bị tăng sản tuyến thượng thận bẩm sinh; 2.200 trẻ bị Thalassemia (tan máu bẩm sinh) thể nặng sinh ra và các bệnh lý di truyền, dị tật bẩm sinh khác.
Đặc biệt tại TP.HCM, theo thống kê của Bệnh viện Từ Dũ (Trung tâm sàng lọc trước sinh và sàng lọc sơ sinh khu vực phía Nam) giai đoạn từ năm 2007 – 2011, trong 23.408 thai phụ sàng lọc trước sinh, có tới 4.867 trường hợp phải chấm dứt thai kỳ vì phát hiện những bất thường lớn về cấu trúc thai nhi; trong 114.244 trẻ được sàng lọc sơ sinh, có 1.693 trẻ thiếu men G6PD, 19 trẻ suy giáp bẩm sinh.
Để giảm thiểu tỷ lệ này, mẹ bầu cần đi khám thai định kỳ, thực hiện các bước sàng lọc và chẩn đoán trước sinh.
Nguyên nhân gây dị tật thai nhi
Từ những con số đáng báo động, tình trạng dị tật thai nhi đã trở thành một nỗi sợ hãi đối với các cặp vợ chồng. Vậy nguyên nhân xuất phát từ đâu?
Từ các kết quả nghiên cứu ban đầu cho thấy, tình trạng dị tật thai nhi và trẻ sơ sinh chủ yếu bắt nguồn từ các nguyên nhân chủ yếu sau:
Sai lệch di truyền (bất thường nhiễm sắc thể, rối loạn gen, rối loạn chuyển hóa; Trong quá trình mang thai, bà mẹ tiếp xúc mọi trường độc hại (hóa chất, không khí, đất, nước…); Mẹ uống thuốc trong 3 tháng đầu của thai kỳ; Mẹ mắc các bệnh nhiễm trùng trong khi mang thai: Giang mai, rubella, nhiễm trùng tiểu, nhiễm trùng sinh dục…
Các dạng dị tật thai nhi phổ biến
Trẻ sinh ra bị dị tật bẩm sinh không chỉ là sự thiệt thòi, nỗi đau cho trẻ mà còn là gánh nặng cho cả gia đình và xã hội. Do đó, việc sàng lọc và chẩn đoán khi mang thai có thể phát hiện và can thiệp sớm các dấu hiệu để giúp trẻ phát triển bình thường hoặc giảm nhẹ các hậu quả cho trẻ.
Ngoài ra, nó còn giúp cha mẹ có những quyết định giữ hay bỏ, nếu thai nhi mang những khuyết tật quá nặng, khó có thể sống sót hay phát triển sau khi được sinh ra. Dưới đây là một số dị tật bẩm sinh điển hình:
1. Hội chứng Down (thể ba nhiễm sắc thể thứ 21)
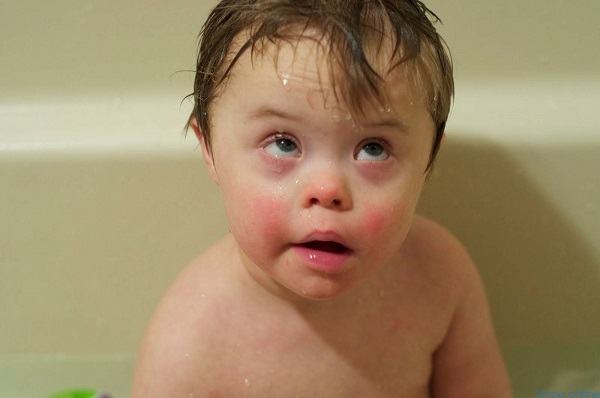
Hội chứng này chiếm tỉ lệ từ 1/600 – 1/800 trẻ sinh sống. Trẻ có khuôn mặt khá điển hình với đầu nhỏ, mặt bẹt, lưỡi thè, mắt xếch, mũi tẹt, cổ ngắn, có thể có biểu hiện yếu cơ, bàn tay rộng và ngắn, ngón tay ngắn. Trẻ mắc hội chứng down thường chậm phát triển tâm thần từ nhẹ đến trung bình.
2. Hội chứng Edwards (thể ba nhiễm sắc thể thứ 18)
Hội chứng Edwards chiếm tỉ lệ từ 1/600 – 1/800 trẻ sinh ra, dị tật bẩm sinh và chậm phát triển tâm thần nặng; 50% tử vong trong 2 tháng đầu và 90% tử vong trong năm đầu. Nữ gặp nhiều hơn nam 3-4 lần.
Trẻ sinh ra có trán bé, chỏm nhô, khe mắt hẹp, lỗ tai thấp; cánh tay, bàn tay rất đặc biệt: Ngón cái quặp và lòng bàn tay, tâm thần vận động kém phát triển, luôn có dị dạng tim mạch và hay có dị dạng sinh dục tiết niệu… Những nguy hiểm của việc chủ quan, không sàng lọc và chẩn đoán trước sinh là vô cùng nguy hiểm.
3. Khuyết tật ống thần kinh
Khuyết tật ống thần kinh chiếm tỉ lệ 1/1.000 – 1/2.000 trẻ sinh sống: 75% trường hợp thai kỳ chấm dứt do sảy thai hay thai chết lưu; 95% thai phụ không có tiền sử gia đình trước đó.
Yếu tố nguy cơ từ mẹ: thiếu hụt acid folic, điều trị thuốc chống loạn thần, đái tháo đường phụ thuộc insulin và béo phì. Dạng phổ biến nhất của khiếm khuyết ống thần kinh là tật hở ống sống, tật vô sọ và thoát vị não – màng não.
4. Thiếu men G6PD
Đây là một bệnh di truyền và có liên quan đến giới tính. Nam có tỉ lệ mắc bệnh gấp đôi nữ. Ở Việt Nam, cứ 1.000 trẻ sinh ra có từ 10 – 20 trẻ bị bệnh thiếu men G6PD.
5. Suy giáp bẩm sinh
Tình trạng này chiếm tỉ lệ 1/3.000 – 1/4.000 trẻ sinh sống, tỉ số nam/nữ = 1/2. Trẻ chậm phát triển trí tuệ không hồi phục, có nguy cơ nhiễm trùng cao, đặc biệt là dễ nhiễm trùng đường hô hấp, biến dạng cơ xương, dễ bị xơ vữa động mạch, bệnh mạch vành do luôn tăng cholesterol trong máu.

6. Tăng sản tuyến thượng thận bẩm sinh
Nếu không sàng lọc và chẩn đoán trước sinh, trẻ còn có khả năng mắc tăng sản tuyến thượng thận bẩm sinh. Khoảng 1-4 tuần đầu sau sinh, trẻ thường có những biểu hiện như nôn ói, tiêu chảy kéo dài, chậm lên cân. Ngay từ lúc mới sinh trẻ đã có biểu hiện phì đại bộ phận sinh dục ngoài một cách bất thường.
7. Thalassemia
Thalassemia hay còn gọi là bệnh tan máu bẩm sinh, có nhiều thể bệnh khác nhau, thiếu máu nhẹ, trung bình và nặng. Có những dấu hiệu đặc trưng như xương trán, xương chẩm dồ ra, xương cằm trên nhô, mũi tẹt. Trẻ bị chậm phát triển thể chất, vận động, tâm thần. Trẻ chết ngay sau sinh nếu ở thể bệnh thiếu máu rất nặng.
Những nguy hiểm nếu mẹ không sàng lọc và chẩn đoán trước sinh luôn rình rập và gia tăng…
(Còn nữa)